国立循環器病研究センターに出向している鴨川徳彦先生(H25)が、正確な発症時刻が不明の脳梗塞患者において、症状の発症様式(wake-up strokeとnon-wake -up stroke)によるrtPA血栓溶解療法の有効性と安全性について、日本国内の多数の医療機関が参画したTHAWS試験と海外の3つの臨床試験(WAKE-UP試験・EXTEND試験・ECASS-4試験)の4つの臨床試験を統合したデータの解析結果を論文発表されました。
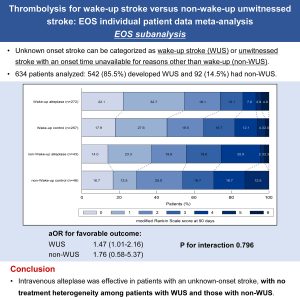
Thrombolysis for wake-up stroke versus non-wake-up unwitnessed stroke: EOS individual patient data meta-analysis
朝の起床時に症状を自覚する起床時発症脳梗塞(wake-up stroke)と、発症が目撃されておらず、かつ意識障害や失語症などのために症状発症時刻が確認できない脳梗塞(非起床時発症時刻不明脳梗塞)(non-wake-up unwitnessed stroke)では、少数の観察研究から神経学的重症度や画像所見、臨床経過に違いがあることが示唆されています。しかしこれまで両者が異なる集団としてrtPA血栓溶解療法の効果を検証した報告はありませんでした。
そこで鴨川徳彦先生はEvaluation of unknown Onset Stroke thrombolysis trials (EOS)研究の個別診療情報を用いて、発症時刻不明の脳梗塞患者の発症様式による相違と臨床転帰の関連について検討されました。なお、以前にEOS研究から発症時刻不明の脳梗塞患者に対するrtPA血栓溶解療法の有効性が発表されていますが(Lancet 2020;396:1574-1584)、今回の研究は、EOS研究の個別診療情報を用いたサブ解析研究となっています。合計634例のデータが解析され、そのうちwake-up strokeが542例、non-wake-up unwitnessed strokeが92例でした。主要評価項目は脳梗塞発症90日後の機能転帰良好(modified Rankin Scale 0-1)です。
その結果、
・wake-up stroke群ではrtPA血栓溶解療法によって有意に機能転帰良好となる可能性が高くなった(多変量調整OR 1.47, 95%CI 1.01-2.16)。
・wake-up stroke群では症候性頭蓋内出血が実薬群で1.8%、対照群で0.3%であり、死亡は実薬群で4.0%、対照群で1.9%であった。
・non-wake-up unwitnessed stroke群では症例数が少ないためrtPA血栓溶解療法と機能転帰良好との間に有意な関連は認められなかったが (多変量調整OR 1.76, 95%CI 0.58-5.37)、対照と比較してrtPA血栓溶解療法の転帰改善傾向が示唆された。
・non-wake-up unwitnessed stroke群では症候性頭蓋内出血と志望が実薬群で1例ずつ生じたが、対照群ではいずれも認めなかった。
そのため今回の検討から、rtPA血栓溶解療法はwake-up strokeまたnon-wake-up unwitnessed strokeのいずれの発症様式においても有効かつ安全であることが示唆されました。ただし今回の検討には、広範な脳梗塞の病巣や重篤な神経障害を有する患者、また機会的血栓回収療法が「選択される可能性のある患者が含まれていないため、今度のさらなる検証が必要かと思われます。